【元管理者が解説】特養のインスリン対応|入居条件と自己注射できない場合の対策
「インスリン注射が必要になったら、特養を追い出される?」「自分で打てなくなったらどうすればいいの?」
糖尿病の治療に欠かせないインスリン注射。しかし、特養(特別養護老人ホーム)への入居を検討する際、この「医療行為」が大きな壁となることがあります。施設によって対応が異なり、明確な基準が分かりにくいため、ご家族やケアマネジャーさえも悩ませる問題です。
この記事では、介護業界で20年以上、時には事業所の管理者として数多くの医療連携ケースを調整してきた私が、特養におけるインスリン対応の実態と解決策を徹底解説します。
受け入れ可能な施設の条件、自己注射が難しい場合の具体的な対策、そしてAIを活用して医療安全を高める未来のケアまで。この記事を読めば、医療ニーズがあっても安心して暮らせる道筋が見えてきます。
【基本】特養でインスリン対応はできるのか?
介護AI戦略室:イメージ
結論から言うと、「条件付きで可能」です。ただし、誰が注射を打つか(手技を行うか)によって、入居のハードルが大きく変わります。
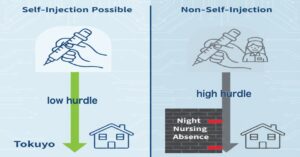
パターン1:ご自分で注射できる場合(自己注射)
【入居ハードル:低い】
ご本人がご自身で血糖測定やインスリン注射を行える場合、ほとんどの特養で入居可能です。介護職員は、見守りや声かけ、物品の準備などのサポートを行います。
パターン2:ご自分では注射できない場合
【入居ハードル:高い】
認知症や麻痺などで自己注射が難しい場合、注射は「医療行為」となるため、原則として看護師が行う必要があります。しかし、特養の看護師配置には限りがあるため、以下の条件を満たす施設を探す必要があります。
- 日中:看護師が勤務している時間帯(朝食・昼食)は対応可能。
- 夜間(夕食・就寝前):ここが最大の壁です。「24時間看護師常駐」の施設か、インスリンの回数や種類を調整できるかが鍵となります。
「自己注射できない」場合の3つの解決策
介護AI戦略室:イメージ
「自分で打てないから特養は無理」と諦める前に、以下の3つの対策を検討してください。
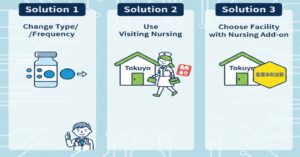
対策①:インスリンの種類・回数を変更する
主治医に相談し、インスリンの種類を変更することで、投与回数を減らせる場合があります。例えば、1日3回(毎食前)の注射を、1日1回(朝食前のみ)の持効型インスリンに変更できれば、日勤の看護師だけで対応可能となり、入居できる施設の選択肢が劇的に広がります。
対策②:訪問看護を利用する(※条件あり)
特養の看護師が不在の時間帯に、外部の「訪問看護ステーション」を利用して注射を打ってもらう方法です。ただし、特養入所中の訪問看護利用には、末期がんや難病などの特定の条件(厚生労働大臣が定める疾病等)が必要となる場合が多く、ハードルは高めです。(出典:厚生労働省「特別養護老人ホーム等における療養の給付の取扱いについて」)
対策③:「看護体制加算」のある施設を選ぶ
「看護体制加算(Ⅰ)イ・ロ」「看護体制加算(Ⅱ)」などを算定している施設は、看護師の配置が手厚く、夜間のオンコール体制や看取り対応も充実しています。こうした施設では、インスリン対応の経験も豊富で、柔軟な対応が期待できます。
【現場の課題】インスリン対応のリスクとAI活用
介護AI戦略室:イメージ
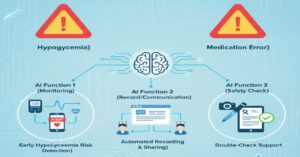
インスリン対応には、「低血糖」や「誤薬(単位数間違い)」といった命に関わるリスクが伴います。このリスクを管理し、職員の負担を減らすために、AI(人工知能)の活用が進んでいます。
AIにできること①:バイタルデータと血糖値の一元管理
最新の血糖測定器やバイタルセンサーは、測定データをクラウドに自動送信します。AIがこれらのデータを解析し、「低血糖の傾向がある時間帯」や「体調変化の予兆」を検知してアラートを出します。これにより、看護師や介護職員は危険な状態になる前に対応できます。
AIにできること②:記録・申し送りの自動化
「〇時、インスリン〇単位投与、食事摂取量〇割」といった記録を、音声入力AIが自動でテキスト化。看護師・介護職員・医師の間でリアルタイムに情報共有され、「言った言わない」のミスや、申し送り時間(私が働いていた施設では1日45分削減!)を大幅に減らせます。
AIにできること③:ダブルチェックの支援
インスリンの単位数や種類の間違いは絶対に許されません。AI搭載のカメラやアプリが、注射器の目盛りや薬剤の種類を画像認識し、指示書と照合して「正しい」と判定するシステムも開発されています。ヒューマンエラーをテクノロジーが防ぎます。
【元管理者からの提言】
医療ニーズの高い方の受け入れは、現場にとって確かに負担です。しかし、AIなどのテクノロジーを活用することで、安全性と効率性は劇的に向上します。「医療は人、管理はAI」という役割分担が、これからの特養には不可欠です。(参考:厚生労働省「介護DXの推進」)
まとめ:医療連携とテクノロジーで、安心の暮らしを
介護AI戦略室:イメージ
特養におけるインスリン対応について解説しました。
- 自己注射が可能なら問題なし。不可の場合は「看護師配置」か「医療調整」が鍵。
- 医師と相談し、注射回数を減らすことで入居の可能性は広がる。
- AI活用により、低血糖リスクの検知や記録の効率化が進んでいる。
インスリンが必要だからといって、特養を諦める必要はありません。医療と介護、そしてテクノロジーが連携することで、持病があっても自分らしく暮らせる場所は必ず見つかります。