【元管理者が解説】特養は透析を受け入れできる?「断られる理由」と入居を叶えるための交渉ポイント、AI活用の未来
「親が透析を始めることになった。今の特養を追い出されるのではないか…」
「いくつかの施設に問い合わせたけれど、『透析の方はちょっと…』と断られてばかりで途方に暮れている」
「特養 透析 受け入れ」と検索してこの記事にたどり着いた方の多くは、こうした切実な不安を抱えていらっしゃるのではないでしょうか。
透析(人工透析)は、週に数回、数時間を要する治療であり、ご本人の体力的な負担はもちろん、支える介護施設側の負担も決して小さくありません。そのため、現場では「受け入れは難しい」と判断されるケースが少なくないのが現実です。
しかし、「透析=特養入居は絶対に不可能」というわけではありません。
私は長年、特養やショートステイの管理者として現場に立ち、透析が必要な方の受け入れ判断や、医療機関との連携調整を行ってきました。その経験から言えるのは、「医療と介護の役割分担」と「送迎・情報共有の仕組み」さえ整えば、生活を継続できる事例は確かにあるということです。
この記事では、現場のリアルな実情を知る元管理者の視点で、特養での透析受け入れのハードルとその乗り越え方を解説します。さらに、近年介護現場で導入が進む「AI(人工知能)」が、医療的ケアが必要な方の生活をどう支え、スタッフの負担を減らしているのか、具体的な削減時間やエピソードを交えてご紹介します。
1. 特養での透析受け入れ:現状と「壁」の正体
介護AI戦略室:イメージ
透析とは? 施設生活への影響を知る
まず、施設側が何を懸念しているのかを知るために、透析の基本を整理しましょう。
透析(血液透析)とは、機能が低下した腎臓に代わり、人工的に血液中の老廃物や水分を取り除く治療です。一般的に週3回、1回4〜5時間の通院が必要となります。(出典:厚生労働省「腎疾患対策」)
施設生活において特に影響するのは以下の点です。
- スケジュールの固定:週3回(例:月・水・金)必ず外出する必要がある。
- 体調変動:透析後は血圧低下や強い倦怠感が出やすく、転倒リスクが高まる。
- シャント管理:腕にある透析用の血管(シャント)を圧迫しないよう、着替えや入浴に配慮が必要。
特養側としては、これらを「日常のケア」の中で安全に管理できるかが、受け入れ判断の分かれ目となります。
制度上は「可能」。でも断られるのはなぜ?
誤解されがちですが、制度上、透析を理由に特養への入所を拒否したり、退去させたりする決まりはありません。特養は「生活の場」であり、医療ニーズがある方も対象に含まれます。(出典:厚生労働省「介護保険制度について」)
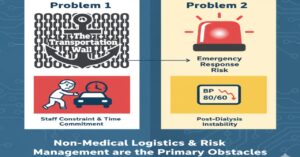
それでも現場で「難しい」と言われる最大の理由は、「送迎」と「急変対応」の負担にあります。
最大の壁は「送迎」の問題
私が管理者時代、受け入れ検討時に最も頭を悩ませたのが送迎でした。
- ご家族が送迎できるか?
- 透析クリニックの送迎車を利用できるか?
- 介護タクシーを使う場合、費用負担はどうするか?
特養の職員が送迎を行うことは、人員配置基準や業務フローの観点から非常に困難です。週3回、特定の時間に職員と車両が拘束されることは、他の入居者へのケアに影響が出るためです。
実際、「送迎は透析クリニックにお願いする」「家族が対応する」という条件で入居が決まったケースは多々ありますが、逆に「施設で送迎してほしい」という要望だと、お断りせざるを得ないのが実情でした。
2. 特養入居・継続のための「交渉ポイント」

介護AI戦略室:イメージ
では、どうすれば受け入れの可能性を高められるのでしょうか。私が管理者として「これなら受け入れられる」と判断したポイントは以下の3点です。
① 役割分担の明確化(医療は外部、生活は施設)
特養に病院並みの医療対応を求めると、施設側はリスクを恐れて萎縮します。
「医療管理は透析クリニックの主治医にお任せします。施設には、日々の見守りと生活支援をお願いしたいです」というスタンスを伝えることが重要です。
② 緊急時の連絡体制
透析患者様は、シャントからの出血や急激な血圧低下など、突発的なトラブルが起こり得ます。
「何かあったときは、まず透析クリニックに連絡し、指示を仰ぐ」というフローを、主治医・家族・施設の間で書面化しておくと、施設側の心理的ハードルは下がります。
③ 退去ラインの共有
残酷なようですが、「どの状態になったら特養での生活が限界か」を最初に話し合っておくことが、逆に安心感につながります。
例えば、「通院が困難になるほど体力が低下し、常時点滴が必要になった場合」など、医療機関への転院を検討するタイミングを共有しておくと、施設側も責任の所在が明確になり、受け入れやすくなります。
3. AI活用が変える「透析×特養」の未来
介護AI戦略室:イメージ
ここまで「現場の負担」の話をしてきましたが、近年、この課題をテクノロジーで解決しようという動きが加速しています。私が現場で実際に導入し、効果を実感した「AI(人工知能)活用」についてお話しします。
AIにできること:見えない「予兆」を可視化する
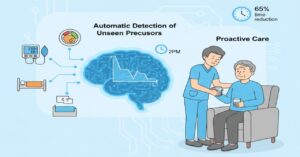
透析を受けている高齢者は、外見上は元気そうでも、体の中では急激な水分量の変化や血圧変動が起きています。
私が導入したAIシステムは、バイタルデータ(血圧、体温、体重など)や食事量、睡眠状態を蓄積し、「いつもと違う」傾向を自動で分析してくれました。
例えば、「透析の翌日は午後2時ごろに血圧が下がりやすく、ふらつきが多い」というパターンをAIが検知します。これに基づき、職員は「その時間はトイレ誘導を慎重に行う」「居室での見守りを手厚くする」といった先回りのケアが可能になりました。
【実例】AI導入で削減できた時間と効果
「AIなんて難しそう」と思われるかもしれませんが、効果は数字として明確に表れました。私が管理していた施設での実績です。
📉 AI導入による業務削減効果(月間)
- 記録・申し送り時間:1日あたり約15〜20分短縮(スタッフ1人あたり)
→ 施設全体で月約200時間の削減に成功 - 送迎調整・確認業務:リマインド機能の活用で月約6時間の管理者業務を削減
特に大きかったのは「申し送り」の変化です。AIが前日の記録から「今日の注意点(例:透析後のため入浴中止、転倒注意)」を自動要約してスタッフに通知してくれるため、口頭での引き継ぎミスがなくなり、短時間で正確な情報共有ができるようになりました。
人がやるべきケアに集中できる未来へ
AIは「人の仕事を奪う」ものではなく、「人が本来やるべき仕事(=ご利用者への寄り添い)をする時間を生み出す」ものです。
透析が必要な方へのケアは、本来とても繊細なものです。AIがデータの監視や記録の整理を担ってくれたおかげで、職員は「今日は顔色が少し悪いですね、大丈夫ですか?」と声をかけたり、手を握って不安を和らげたりする時間を持てるようになりました。
厚生労働省も介護分野におけるDX(デジタルトランスフォーメーション)を推進しており、今後はこうした「AI×人のチームケア」ができる施設が、医療ニーズの高い方の受け入れ先としてスタンダードになっていくでしょう。(出典:厚生労働省「介護DXの推進」)
まとめ
介護AI戦略室:イメージ
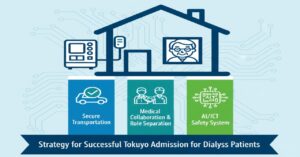
特養での透析受け入れは、確かに簡単なことではありません。しかし、以下のポイントを押さえることで、道は開けます。
- 送迎手段の確保を最優先に検討する。
- 施設には「生活支援」を求め、医療判断はクリニックに任せる体制を作る。
- AIやICTを活用し、効率的かつ安全なケア体制をとっている施設を選ぶ。
「断られるかもしれない」と諦めず、まずは施設やケアマネジャーに具体的な条件(送迎は家族がやる、など)を提示して相談してみてください。そして、これからの施設選びでは「AIなどのテクノロジーをどう活用しているか」も、重要な視点の一つに加えてみてはいかがでしょうか。




